
Den Sommer 2009 verbrachte Familie Schmitz auf der Insel Usedom an der Ostsee. Es war ein schöner Urlaub. Leo (17) und sein sieben Jahre älterer Bruder Jakob hatten Spaß. Die beiden "spielten Fußball, tobten im Sand und gingen schwimmen", erinnert sich ihre Mutter Bettina Schmitz aus Würzburg. Nach der Rückkehr aus dem Urlaub erkrankte zunächst der ältere Bruder, ein paar Tage später auch Leo. Beide hatten hohes Fieber und haben viel geschlafen: "Wir hielten das Ganze für eine sehr heftige Grippe. Länger als 14 Tage war noch niemand von uns am Stück krank gewesen", erzählt ihre Mutter.
Als die beiden nach vier Wochen noch immer das Bett hüteten, wurden die Eltern unruhig. Blutuntersuchungen bestätigten den Verdacht auf das Epstein-Barr-Virus. "Die beiden verschliefen fast den ganzen Tag. In den wenigen wachen Stunden waren sie sehr schwach", sagt Bettina Schmitz. Im Oktober versuchte Leo, sich in die Schule zu zwingen. "Doch sein Versuch endete mit einem Zusammenbruch, glücklicherweise noch im Haus." So ging es weiter. Sogar Weihnachten – vier Monate später – waren die beiden jungen Männer noch immer nicht gesund.
Das Epstein-Barr-Virus verläuft oft harmlos, aber nicht immer
Mehr als 90 Prozent der Menschen infizieren sich im Laufe ihres Lebens mit dem Epstein-Barr-Virus, heißt es von Seiten des Deutschen Zentrums für Infektionsforschung (DZIF) in Braunschweig. Die Infektion erfolge in der Regel im Kindesalter, verlaufe dann meist ohne Symptome. Doch bei Jugendlichen und jungen Erwachsenen kann sie Pfeiffersches Drüsenfieber auslösen, das häufig mit Fieber, Müdigkeit, Halsschmerzen und geschwollenen Lymphknoten einhergeht. Meist verlaufe auch dies harmlos. Bei einigen Erkrankten zeigen sich jedoch lebensbedrohliche Komplikationen wie Atemnot, Milzriss oder Blutzellmangel. Oder langwierige Verläufe, zum Beispiel mit chronischem Müdigkeitssyndrom.
Verschiedene Ärzte konnten Leo und seinem Bruder nicht helfen. "Es gibt bis heute keine anerkannte Therapie und keine Medikamente gegen die Folgeerkrankungen", sagt Bettina Schmitz. Sie beschreibt diese Zeit vor über zehn Jahren in einem Essay als "eine Zeit voller Unruhe und Sorgen". Das Leben der Familie wurde durch die Krankheit auf den Kopf gestellt. "Wir hofften, die Kinder würden einfach ihre eigene Zeit brauchen, um wieder gesund zu werden", erzählt sie. Die selbstständige Philosophin und Schriftstellerin konnte damals kaum arbeiten, weil die Kinder voll gepflegt werden mussten. Nach etwa einen Jahr ging es dem Älteren langsam besser. Leo war nach eineinhalb Jahren immer noch krank. Auch an eine Rückkehr an die Schule war nicht zu denken.
"Gemäß internationaler Studien hat nach sechs Monaten etwa einer von zehn Patienten noch erhebliche Beschwerden, nach zwölf Monaten immerhin noch einer von 20", sagt Prof. Uta Behrends, Kinder- und Jugendärztin an der TU München und Leiterin des dortigen Chronische Fatigue Centrums für junge Menschen (MCFC). Behrends und ihr Team versuchen herauszufinden, ob es Risikofaktoren gibt, die zu einem besonders schweren oder langwierigen Verlauf führen. Dazu haben sie im Rahmen der sogenannten IMMUC-Studie 200 betroffene Kinder, Jugendliche und junge Erwachsene untersucht und Proben genommen. Die ersten Ergebnisse werden noch in diesem Jahr erwartet.
Kein Impfstoff und keine Medikamente gegen das Epstein-Barr-Virus
Warum gibt es bisher keinen Impfstoff gegen das Epstein-Barr-Virus? Warum wird nicht an Medikamenten geforscht? Warum wird das Krankheitsbild immer noch von vielen Ärztinnen und Ärzten nicht erkannt? Diese Fragen stellt sich Bettina Schmitz immer wieder. Nach drei Jahren erhielt Leo die Diagnose "Chronisches Fatigue Syndrom" (CFS). Das ist eine schwere neurologische Erkrankung, die mit einer Fehlregulation des Immunsystems einhergeht. Etwa 300 000 Menschen in Deutschland sind an CFS erkrankt. Wie genau eine Infektion mit dem Epstein-Barr-Virus zu CFS führt, ist molekularbiologisch noch nicht geklärt.
Heute leidet ein Teil der Menschen, die eine Corona-Erkrankunghinter sich haben, ebenfalls an CFS. "Wir hoffen, dass die Forschung jetzt anspringt, wo mehr Menschen davon betroffen sind", sagt Schmitz, die Gründungsmitglied einer Selbsthilfegruppe für CFS-Betroffene ist. "Am Schlimmsten war das Alleingelassensein mit der Erkrankung. Es gab niemanden, der uns irgendwie helfen konnte." Auch bis bei ihrem Sohn eine Pflegestufe anerkannt wurde, dauerte es sehr lange.
An der Universität Würzburg forscht Dr. Bhupesh Prusty vom Institut für Virologie und Immunbiologie an Biomarkern, die helfen könnten, das Chronische Fatigue Syndrom künftig leichter zu diagnostizieren. "Wir haben herausgefunden, dass Herpesviren für das Entstehen der Krankheit verantwortlich sind", sagt Prusty. Während lange Zeit die Meinung vorherrschte, dass humane Herpesviren in der Regel keinen negativen Einfluss auf die Gesundheit haben, betrachten Wissenschaftler heute dieses Virus verstärkt als potenziellen Auslöser diverser Krankheiten, wie beispielsweise der Multiplen Sklerose oder dem Chronische Müdigkeitssyndrom.
Durch Corona steigt die Zahl der CFS-Patienten
Wie wahrscheinlich ist es, dass eine Corona-Infektion in ein Chronisches Fatigue Syndrom (CFS) übergeht? Noch gibt es dazu keine genauen Angaben. Experten gehen davon aus, dass jeder Zehnte, der an Corona erkrankt ist, unter Spätfolgen leidet. Für Unterfranken bedeutet dies: etwa 5000 Menschen könnten nach aktuellem Stand der registrierten Corona-Infektionen alleine hier in der Region mit Spätfolgen einer Erkrankung zu kämpfen haben – und es könnte CFS sein.
Dass die Zahl der CFS-Patienten durch Corona steigt, bestätigt auch Dr. Elisabeth Jentschke. Sie leitet die Psychoonkologie am Universitätsklinikum Würzburg und forscht zu CFS nach Krebserkrankungen. Doch mittlerweile behandle sie auch Patienten, die nach einer Corona-Infektion die "Long Covid Ambulanz" der Uniklinik aufsuchen. "Diese Patientinnen und Patienten sind körperlich, psychisch und kognitiv erschöpft. Oft können sie ihren Alltag nicht mehr bewältigen und sind auch Monate nach der Infektion noch krankgeschrieben", sagt Jentschke.
Die Betroffenen müssen lernen, ihre Energie neu einzuteilen
Gibt es nun Hoffnung für Patienten wie Leo? Eine ursächliche Therapie gebe es bis heute nicht, sagt die Münchner Kinder- und Jugendärztin Uta Behrends. Deshalb erfolge die Behandlung symptomorientiert. "Wir leiten die Betroffenen dazu an, mit ihren eingeschränkten Energiereserven schonend umzugehen. Diese Strategie wird als Pacing bezeichnet und soll eine Verschlechterung der Symptome durch Überlastung bestmöglich vermeiden." Auch in Würzburg lernen die Erkrankten zunächst, ihre Energie neu einzuteilen. Unterstützend bietet die Uniklinik Achtsamkeits-Yoga, Körperwahrnehmung und Atemtechniken an.
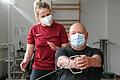
Und wie geht es Leo heute? Seinen Zustand beschreibt seine Mutter als unverändert schlecht. Leo leidet auch noch immer unter permanenten Kopf- und Muskelschmerzen, hat Schwindel und Herzrasen mit einem schweren Erschöpfungsgefühl, das mit einer normalen Müdigkeit am Abend nicht zu vergleichen sei. Der heute 29-Jährige kann sich nicht allein versorgen, ist auf die Pflege seiner Eltern angewiesen. "Es ist nichts mehr von seinem früheren Leben da", sagt die Mutter. Sie bewundere oft, wie Leo selbst mit seiner Krankheit umgehe. "Er hat seinen Humor behalten, sonst könnte er diesen Zustand sicher nicht aushalten."
Wie stehen die Chancen für CFS-Patienten, wieder gesund zu werden? Bisher gilt: Je jünger die Menschen, desto besser die Heilungschancen. Studien zeigen, dass, wenn CFS zum Beispiel nach einer Infektion mit dem Epstein-Barr-Virus auftritt, etwa zwei Drittel der Jüngeren wieder gesund werden. Allerdings könne das oft Jahre dauern, manchmal sogar bis zu zehn Jahre.
"Unser Sohn hat gelernt, besser mit seiner Schwäche umzugehen und seinen kleinen Handlungsspielraum nur hin und wieder zu Testzwecken zu überschreiten", sagt Bettina Schmitz. Schmerzhaft sei, dass es immer noch keine anerkannte Therapie und kaum Fachärztinnen oder Fachärzte vor Ort gebe. Positiv sei, dass die Erkrankung durch Corona mehr in den Fokus der Forschung rücke.





Und auch wenn man denen sagt, das dauert noch bis mindestens dann und dann, rufen sie zwei Monate später wieder an...
Und das ist auch eines der Probleme, mit denen langwierig Erkrankte zu kämpfen haben: der Hausarzt darf Krankmeldungen immer nur für 2 Wochen ausstellen, Fachärzte immerhin für 4 Wochen. Das heißt, der Kranke muss alle 2 bzw. 4 Wochen wieder zum Arzt, um sich die nächste Krankschreibung zu holen - auch wenn es völlig klar ist, dass es noch Monate bis zur eventuellen Gesundung dauern wird. Und das ist oft eine Qual.
Hab ich grad durch: 1 volles Jahr arbeitsunfähig wegen zertrümmerter Schulter. Genau so lange, wie mir die Ärzte schon nach der ersten OP prognostiziert hatten. Also mehr als 12 Krankschreibungen nacheinander.
Und bei diesem jungen Mann dauert es ja sogar schon viele Jahre!
Warum gibt es in solchen Fällen keine längerfristige "Sonderkrankschreibung"?